

近年來,心血管影像學技術發展日新月異。心髒CT的臨床價值主要是無創性評估冠狀動脈,心髒核磁則更多用於對心髒結構和功能的全面評估。
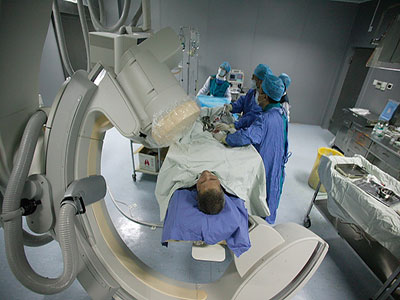
心髒CT
CT的優勢和劣勢都很明顯
以64排螺旋CT為代表的高分辨率CT開創了冠狀動脈無創性檢查的新紀元。但我們必須客觀地正視其陰性預測值高和陽性預測值低的現實,正確幫助和引導臨床醫師進行合理選擇。
所謂陰性預測值高,是指如果CT顯示冠狀動脈管壁光滑、管腔通暢,那麼基本可除外冠心病。陽性預測值低則因受鈣化、偽影和部分容積效應等影響,現階段CT尚不能全面准確判斷冠狀動脈狹窄程度,因此不能完全取代導管法冠狀動脈造影。
值得提出的是,常規多排螺旋CT進行冠狀動脈掃描如果不進行任何技術控制,那麼一次性掃描其輻射劑量為15~20mSV,大致相當於接受700余張X線胸片檢查,這也是國家規定專業技術人員(如導管室醫護人員)一年內容許接受的最大劑量。
因此,目前冠狀動脈CT造影還不能用於人群普查。此外,若要獲得高質量的CCTA圖像,對心率和心律仍然有較嚴格的要求。心律齊是最理想的狀態,在此基礎上,心率越慢越好,最好能控制在65次以下,但通常需要藥物輔助。
實施個體化掃描看參考值
為進一步減少X線輻射劑量,在實際操作過程中,我們應當針對具體病人實施個性化掃描。如參照體重指數適當降低KV和毫安;或根據心率和心律,有針對性地選擇心電圖自動毫安調配技術和前瞻性心電門控。前者可使X線輻射劑量降低一半左右,後者最大可降低90%。
值得提出的是,KV和毫安是CCTA成像質量的基本條件,心率和心律的變化也是客觀的,所以X線輻射劑量的降低以及掃描模式的選擇也是有條件的,不能以點帶面、以偏赅全。醫生應當更多地考慮新技術的臨床應用價值和可推廣性,如節律極不規則房顫患者的CCTA,後處理耗時煩瑣、過量的X輻射等情況必須在實踐中予以充分考慮。而鈣化和支架影響狹窄的判斷也是不可避免的。
現階段CCTA主要適合於胸痛(中危病人),且通過某一單項無創性檢查和臨床評估無法肯定者,尤其適合於中青年患者;鑒於高齡患者往往合並較嚴重鈣化的生理性特點,其臨床指導價值大大降低。對低危病人,CCTA尚不能達到普查階段;對高危病人,導管法冠狀動脈造影仍然是不可或缺的方法。對於主動脈夾層和肺動脈血栓栓塞等急診患者,亦可作為首選。
心髒核磁
對放射科醫生要求更高
由於CT時間分辨率較低,因此不宜用來評估心功能。但心血管磁共振(CMR)良好的時間和空間分辨率使其具備同時顯示心髒結構和功能的能力,加之其不存在輻射損害,故這種集形態和功能為一體的無創性檢查方法已經發展成為心髒病診斷和鑒別診斷的理想方法。
與CT單因素成像和單一層面掃描方法不同,MRI系多參數、多序列和任意層面成像。一方面MRI所提供的信息量大,另一方面對從事CMR的醫生和技師則有更高的要求。在實際操作過程中,必須有針對性選擇合適的掃描序列,才能真正滿足臨床對疾病診斷的要求。因此在臨床實踐中從事CMR的放射科醫師需具備必要的臨床知識,主動加強與臨床醫師的溝通和協助,還應幫助臨床醫師提高對影像學新技術的正確認識,避免診治分離。只有這樣,才能最大限度發揮CMR的功效,保障其合理應用。
是判斷心髒結構和功能的“金標准”
CMR已被認為是判斷心髒結構和功能的“金標准”,其大視野、高度的組織分辨力以及無輻射的特點賦予了它越來越廣泛的臨床應用。當發生心肌梗死時,CMR不僅能夠准確顯示心髒房室腔大小、室壁厚度,而且能夠全面顯示室壁各節段的運動變化,並且能夠識別梗死後瘢痕組織。對各類心肌病,如擴張型心肌病、肥厚型心肌病、致心律失常性右室型心肌病、左心室心肌致密化不全和應激性心肌病等可謂獨具優勢。
對臨床特征和病理生理學改變十分相近的限制型心肌病和縮窄性心包炎,其“一站式”掃描能夠從解剖、功能以及組織學定性等方面提供診斷和鑒別診斷的相關征像。對先天性心髒病,特別是復雜或復合畸形,CMR能夠有效補充心血管造影的某些不足和限度,如房室連接、心室大動脈連接以及心外畸形等,並且在術後隨訪中發揮重要作用。
近年來有關MRI分子成像和代謝成像的研究內容不斷增加,特別是納米鐵粒子標記的干細胞和動脈粥樣硬化斑塊的靶向顯像成為新的研究熱點,但尚處於實驗研究階段。
3.0T結合多通道射頻發射技術進一步完善了MRI性能,但對心髒病診斷並未彰顯突出優勢,因此沒有必要盲目追求高端設備,現有的1.5TMRI掃描儀完全能夠滿足常見心髒病的臨床診斷要求。此外,現階段冠狀動脈MRI血管造影仍未取得實質性突破,然而基於鈣化在MRI上無信號的特點,正好彌補了鈣化所致的CCTA陽性預測值低的缺陷。