

高血壓是腦卒中的主要危險因素,在我國高血壓的主要轉歸為腦卒中,其發病率是心肌梗塞的5倍。腦卒中的發生與高血壓程度及持續的時間有著密切的關系。血壓的增高不論是收縮壓(sbp)還是舒張壓(dbp)與腦卒中發生的危險性有著明確的線性關系。
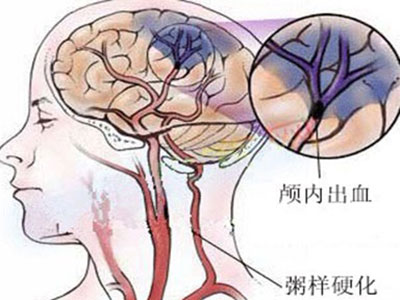
1990年macmahen的多中心前瞻性研究指出,dbp在70~110mmhg(9.33~14.7kpa)之間,dbp每增加7.5mmhg,腦卒中的發病率即增加一倍,根據framingham的研究,單純收縮性高血壓者sbp>160mmhg時,可使動脈硬化性腦梗塞的發病率顯著提高,對>65歲的男性單純收縮期高血壓者比血壓腦卒中的流行及發病狀態,對高血壓患者進行有效的血壓控制,及腦卒中後合理的進行血壓調整已顯示非常重要。
一、腦卒中後腦細胞對缺血缺氧反應機制
1、腦細胞對氧異常敏感。
由於腦組織的能源儲備很少,其主要能源來自葡萄糖的有氧氧化,只有血流中氧和葡萄糖不斷供應,是維持精神組織正常和功能必要的條件。血流中斷,腦組織缺血、缺氧時將產生一系列變化,造成神經無損傷,這時稱為原發性神經元損傷(primaryneuronaldamage)。如果及時采取有效措施,使血流得以再建,氧和葡萄糖的供給及時恢復,則腦組織的缺血性損傷會得到恢復。
有時損傷繼續加劇,這種現象稱為再灌流損傷。若短暫性缺血後血流迅速重建,組織的能量代謝也恢復正常,這時細胞的功能和結構均已正常。但是在數小時或幾日後,則會逐漸發生神經元死亡,這種情況稱為繼發性神經元損傷(secondaryneuronaldamage)。對上述病理變化了解的越透徹,臨床治療措施越有針對性,則可大地改善血性腦血管病的預後。
2、原發性神經元損傷。
缺血壓gbf及代謝均降低,缺血區周圍形成一個半暗帶(penumba),這區帶已出現一過性的過度灌流。此時組織損傷可能消退,也可能加劇。在遠離病灶的部位,如對側半球甚至小腦亦出現cbf及代謝的降低,這種現象稱為遠隔機能障礙。
缺血區內血管自身調控機能障礙,血管處於過度擴張狀態,此時給予糖類擴血管藥物會使病灶區周圍正常的腦動脈更加擴張,使血流量增加,會導致病灶區殘存的血流流向動脈擴張的區域,形成所謂的腦內盜血現象。後果是缺血區血流不僅不增加,反而減少。事實上,缺血急性期,由於堵塞的動脈再灌通而導致的絕對過度灌流現象。在壞死區域附近由於側支循環造成相對過度灌流常能見到。
3、再灌流損傷。
由於急性缺血的治療時間窗(timewindow)十分短暫。人們希望能了解再灌流及遲發損傷的機理,以達到臨床上可以利用更長一些時間來爭取神經元的復原和減少其死亡。
目前認為再灌流損傷機制集中於:
①、細胞內所增高催發的一系列生理過程;
②、興奮性氨基酸的細胞毒作用;
③、氧自由基過度形成導致神經元損傷;
④、酸中毒的代謝影響。在少量供氧葡萄糖的情況下,神經元的損傷比缺血更嚴重,公認的還有氧自由式損傷是導致神經元死亡的最後通路之一。
3、繼發性神經元損傷。
短暫腦缺血過後,即局部腦組織代謝已恢復正常。但是數小時或數日後,某些易感部位逐漸出現神經元的死亡,稱為繼發性或遲發性神經元損傷。此時,谷氨酸nmda受體興奮,將誘發乙酰膽鹼,去甲腎上腺素、組織胺、5羟色胺及谷氨酸,均能激法磷脂酰肌醇系統,通過磷脂酶降解為甘油二脂(dac)及三磷酸肌醇(ip3)。ip3作用於內質網膜,使存其內的ca2+出來進入細胞質,此時缺血時過量放出上述各類遞質均會引起ca2+異常升高。
二、降壓治療在腦卒中的作用
美國framingham的研究發現,血壓越高,腦卒中的發病率越高,當有糖尿病,左室肥厚及年齡<50歲的高脂血症患者,腦卒中發生的危險性則越大。據統計約70%~80%腦卒中患者都有高血壓及高脂血症史,即使是平日無症狀的高血壓病人,其發生腦卒中的機會比正常人高出4倍,如果舒張壓平均降低5~6mmhg,腦卒中的發生率可下降42%。目前,許循證醫學證明,降壓治療對心腦血管器官帶來益處。