

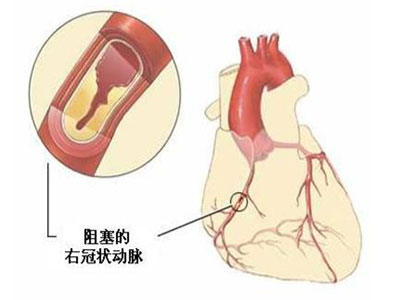
閉塞性腦梗塞是因為栓塞或血液動力學改變減少血運而發生卒中,多與顱外段動脈狹窄有關。據臨床統計,發病12h內,腦血管造影顯示,約90%病人可發現與症狀相關的動脈狹窄部位。介入溶栓再通技術,能夠縮短腦缺血的時間,最大限度地恢復腦的正常功能。我國1997年引進此項技術已為21例急性腦梗塞患者實施了介入溶栓治療,再通率達95.2%。臨床分析此項高新技術成功實施,護理配合起到至關重要的作用。
1臨床資料
1.1一般資料
21例病人中男11例,女10例,年齡35~72歲,中位年齡60.5歲,發病時間均在6h以內。臨床表現:深昏迷1例,淺昏迷伴失語、偏癱9例;意識清楚、言語不清、偏癱11例。CT提示有不同程度的腦梗塞,並排除了腦出血。溶栓後再通率為95.2%,殘余狹窄3例,術後發生腦出血2例。
1.2溶栓機理與適應證
1.2.1纖維蛋白溶解酶是纖維蛋白溶解酶原在纖維酶原活化素,如尿激酶的作用下,形成的一種蛋白水解酶。它可使血栓中非溶性纖維蛋白裂解成可溶性纖維碎片,從而達到溶栓再通,恢復腦缺血組織血流供應,改變相應的神經功能損害。
1.2.2溶栓適應證為①頸內動脈或椎基底動脈顱內段血栓形成或栓塞6h以內;②動脈內膜切除術後血栓形成或存在手術難以切除的活動血塊;③導管插管技術中意外造成的血塊栓塞。
1.3操作方法及溶栓藥物的使用
1.3.1操作方法是經皮行股動脈穿刺,導管沿導絲送入腦動脈,予腦血管造影,確定病變部位,然後經導管局部注射溶栓劑尿激酶。
1.3.2經導管局部注射尿激酶,首次劑量為30~50萬U,溶於50ml0.9%鹽水中,微量泵1h內輸入,觀察60min進行造影。如果效果不顯,可酌情追加尿酶用量,2h尿激酶總量可至75萬U。[2]此法導管超選精確,藥物直接作用於病灶,療效較全身用藥顯著,且全身副作用少。溶栓後給予全身適量肝素化。
2護理要點
2.1術前護理
2.1.1術前護士必須掌握該病的發病原因、溶栓機理、手術方式、常見並發症,做到心中有數。同時,對清醒的病人要講明手術的目的,操作方法及可能出現的感覺,使病人有心理准備,消除顧慮,配合治療,並且要全面了解病人的病史,查看有關實驗室檢查,如肝、腎功能,血常規、出凝血時間等,發現異常及時報告醫生,並且做好護理記錄。
2.1.2病人准備①術前做碘過敏試驗,因術中將使用離子或非離子造影劑,以顯示腦動脈閉塞情況。②術區備皮(腹股溝及會陰部)。③術前半小時留置導尿,以防因使用甘露醇等脫水藥物,尿量增加,膀胱充盈,病人難以堅持影響手術操作,或尿液溢出污染術野。④取出口內假牙,防止脫落誤入氣管引起窒息。⑤建立靜脈通道,在選擇血管時注意避開導管插入肢體。⑥術前肌注阿托品0.5mg、安定10mg,目的是減少唾液分泌,鎮靜促眠。
2.1.3導管室准備①導管材料:根據病人身體狀況選擇適合的無菌導管及附件。②根據碘過敏試驗結果,准備離子或非離子造影劑。若病人肝、腎功能差應禁用離子造影劑,以防對腎髒進一步損害。備溶栓劑尿激酶、肝素及14類搶救藥品。③備心電監護儀、氧氣,吸引器,除顫器,氣管插管用藥一套,以備應急。
3術中護理
3.1體位
協助病人平臥於手術台上,充分暴露經皮穿刺部位。標記足背動脈,並在護理單上注明術前搏動情況,如強、中、弱,以便術後對照。
3.2制動
術中制動非常重要,因病人躁動影響手術進行,而此時又嚴禁使用鎮靜藥物,防止影響溶栓效果的觀察。本組曾有4例溶栓再通後出現不同程度躁動。分析其原因,4例病人既往均有高血壓病史,溶栓再灌注後出現腦水腫,顱內壓增高而致躁動,立即推注速尿40mg後躁動減輕(此時禁用甘露醇脫水,因甘露醇有升壓作用)。為此我們采用了四肢彈力繃帶固定方法,較有效地控制了躁動。
3.3監測生命體征
心電、呼吸、血壓監護,密切注意生命體征變化及肌力,語言恢復情況。隨時記錄以便掌握動態變化。曾有1例男性病人,37歲,溶栓再通後出現頭痛、惡心、嘔吐。測BP:32/16kPa,HR160次/min,立即報告醫生,給予降壓處理使病人轉危為安。病情觀察是護士應特別注意主動性,因此時操作醫生把注意力都集中在治療及X線圖象上,不能很好地觀察病人。
3.4保持呼吸道通暢
術中及時清除口腔內分泌物。尤其對於高齡病人,咳嗽反射差,溶栓時盡量將頭偏向一側,以防咳痰困難發生窒息。吸氧以低濃度,持續給氧為佳,目的改善腦缺氧狀態。
4術後護理
4.1注意穿刺口出血
因術中應用尿激酶,術後需全身肝素化,故動脈鞘需保留4~6h方可拔除。病人回病房後護士應密切觀察穿刺點有無出血情況,加強凝血機制及血生化的檢測。如全血凝血時間(ACT)動態變化,以指導肝素及擴血管藥物用量。確定拔管時間,正常ACT時間為80~120s。術後由於術中抗凝藥物作用ACT可達150s,提示藥物用量適當。若ACT大於180s則提示有出血傾向,此時不能拔管。曾有1例女性病人35歲,在月經期發生腦梗塞,術後ACT大於190s,護士及時通知醫生調整抗凝藥物,同時延長拔管時間,避免了穿刺口出血。由於加強ACT的觀察,術後無一例發生穿刺點出血現象。
4.2注意穿刺肢體動脈搏動及色澤
由於術後病人需平臥24h,拔管後穿刺點局部加壓包扎12h。穿刺肢體伸直,禁止蜷曲。故術後需嚴密觀察術側足背動脈搏動及皮膚色澤情況,經常詢問病人有無下肢疼痛現象。若術側足背動脈搏動較對側明顯減弱和(或)下肢疼痛明顯,皮膚色澤發绀,提示有下肢栓塞可能。曾有1例男性病人,術後8h訴術側下肢隱痛。護士立即查看術側皮膚,發現輕度發绀,足背動脈搏動較對側減弱,臨床分析認為,穿刺點加壓包扎過度導致動脈血運不良。迅速松開加壓包扎繃帶,症狀很快消失。
4.3並發症的觀察
當病人發生以下情況:“顱內壓增高三主征”即頭痛、嘔吐、視神經乳頭水腫,“兩慢一高”即:脈搏緩慢洪大,呼吸慢而深,血壓升高。言語不清,肢體再度出現活動障礙等,提示並發腦出血可能,應立即與醫生聯系,采取快速處理。我們觀察的病例中有2例術後約4h出現劇烈頭痛,躁動、嘔吐,立即行頭顱CT檢查提示為腦出血。即刻進行了開顱減壓治療,一個月後病人治愈出院。